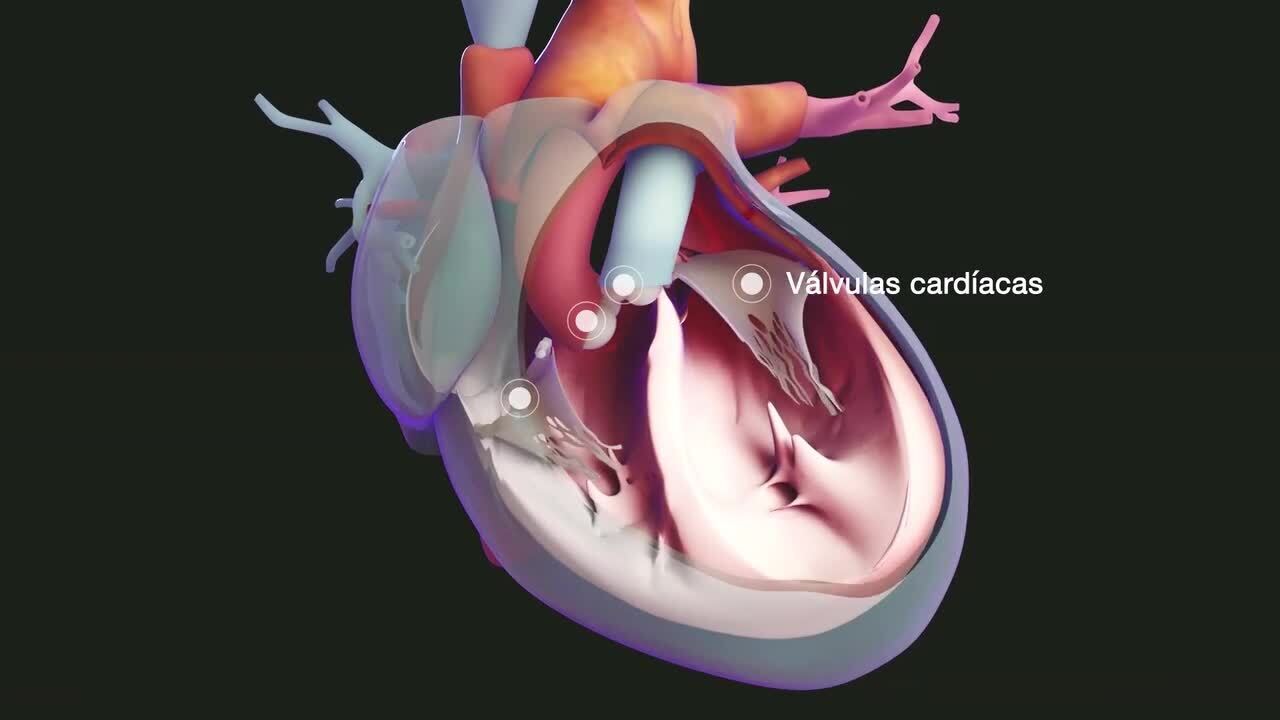
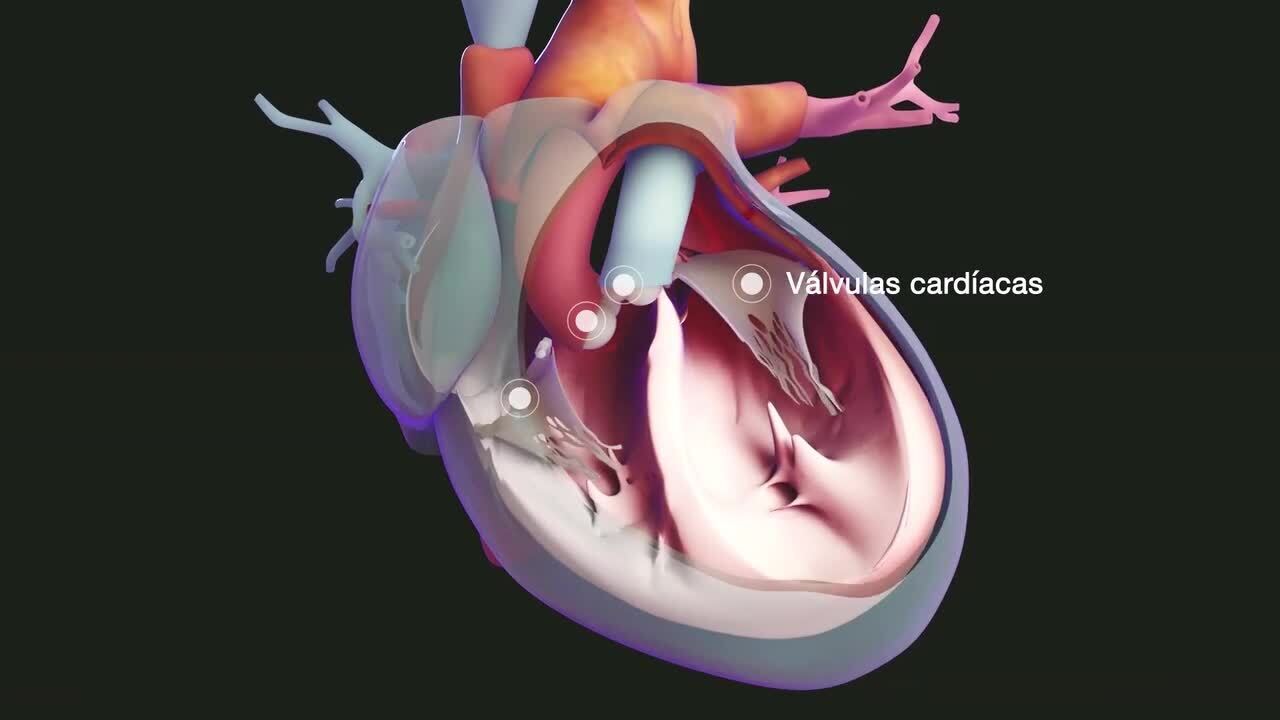
La miocardiopatía hipertrófica comprende un grupo de trastornos cardíacos en los cuales las paredes de los ventrículos (las 2 cavidades inferiores del corazón) se engrosan (hipertrofian) y se vuelven rígidas.
Recursos de temas
La mayoría de los casos de miocardiopatía hipertrófica están causados por un defecto genético hereditario.
La persona afectada sufre desmayos, dolor torácico, dificultad respiratoria (disnea) y palpitaciones (percepción de latidos cardíacos irregulares).
Los médicos sospechan el diagnóstico basándose en la exploración física, pero utilizan la ecocardiografía o la resonancia magnética para confirmarlo.
Se administran medicamentos que reducen la potencia de las contracciones cardíacas.
El término miocardiopatía se refiere al deterioro progresivo de la estructura y la función de las paredes musculares de las cavidades del corazón. Hay tres tipos principales de miocardiopatía. Además de la miocardiopatía hipertrófica, existe la miocardiopatía dilatada y la miocardiopatía restrictiva (véase también Introducción a la miocardiopatía).
El término miocardiopatía se utiliza con mayor frecuencia cuando un trastorno afecta directamente al músculo cardíaco. Otros trastornos, como la presión arterial elevada (hipertensión arterial) y las válvulas cardíacas anómalas (como la estenosis aórtica), también pueden acabar provocando engrosamiento del músculo cardíaco e insuficiencia cardíaca.
La miocardiopatía hipertrófica es una causa frecuente de muerte súbita en jóvenes deportistas. Afecta a 1 de cada 500 personas.
Causas de la miocardiopatía hipertrófica
La miocardiopatía hipertrófica casi siempre está causada por un defecto genético. El defecto puede estar en un(a)
Mutación genética espontánea
Defecto genético hereditario
En muy raras ocasiones las personas desarrollan una miocardiopatía hipertrófica cuando tienen trastornos como acromegalia (crecimiento excesivo debido a una sobreproducción de hormona del crecimiento, en general a causa de tumor no canceroso de la hipófisis), feocromocitoma (tumor que produce exceso de la hormona epinefrina) o neurofibromatosis (trastorno genético en el cual se produce un crecimiento de tejido blando y carnoso del sistema nervioso localizado debajo de la piel y en otras partes del cuerpo).
Complicaciones
Las paredes gruesas y rígidas de los ventrículos no se relajan adecuadamente para permitir que las cavidades del corazón se llenen de sangre. Esta dificultad se agrava cuando el corazón late con rapidez (como cuando se practica ejercicio), porque el tiempo para rellenar la cavidad cardíaca es más corto. Debido a que el corazón no se llena correctamente, bombea menos sangre con cada latido. A veces las paredes del corazón engrosadas también interfieren en el flujo sanguíneo del corazón. Esta variación se denomina miocardiopatía hipertrófica obstructiva.
Debido a que las paredes ventriculares se engrosan, la válvula mitral (la que se abre entre la aurícula izquierda y el ventrículo izquierdo) no puede cerrarse con normalidad, lo que origina un escape de sangre que retrocede hacia la aurícula izquierda (regurgitación mitral). Esta fuga de la válvula y el hecho de tener las paredes ventriculares hipertrofiadas, normalmente causan sonidos cardíacos anormales (soplos cardíacos).
Se pueden producir ritmos cardíacos anormales (arritmias), que pueden causar muerte súbita.
Síntomas de la miocardiopatía hipertrófica
Los síntomas son muy variables, pero cuando ocurren suelen desarrollarse entre los 20 y los 40 años de edad. Los síntomas aparecen primero durante el esfuerzo físico y consisten en
Desmayo (síncope)
Dolor torácico
Dificultad respiratoria
Sensación de latidos irregulares (palpitaciones)
Los desmayos por lo general ocurren repentinamente, sin síntomas de advertencia. El desmayo o incluso la muerte súbita pueden ser la primera señal de que una persona sufre esta patología.
Diagnóstico de miocardiopatía hipertrófica
Ecocardiografía y/o resonancia magnética nuclear (RMN) del corazón
Los médicos generalmente sospechan una miocardiopatía hipertrófica basándose en los síntomas de la persona y en los resultados de la exploración física, en la electrocardiografía (ECG) y en la radiografía de tórax. Los sonidos cardíacos y cualquier soplo escuchado a través de un estetoscopio pueden ser útiles. Aun cuando el electrocardiograma (ECG) y la ecocardiografía no se recomiendan para todos los atletas jóvenes competidores, se deben evaluar todos estos deportistas para determinar los factores de riesgo que indican la necesidad de realizar más pruebas.
La ecocardiografía es la mejor manera de confirmar el diagnóstico, pero la resonancia magnética nuclear (RMN) del corazón también puede usarse porque proporciona información más detallada.
Cateterismo cardíaco, un procedimiento invasivo en el que se enhebra un catéter desde un vaso sanguíneo en el brazo, el cuello o la pierna hacia el corazón, a menudo para medir las presiones en las cavidades cardíacas y el grado en que se obstruye el flujo de sangre desde el ventrículo izquierdo debido al engrosamiento de las paredes.
Debido a que la miocardiopatía hipertrófica suele estar causada por una mutación genética, deberían realizarse en los familiares pruebas genéticas para ayudar a identificar esta afección.
Tratamiento de la miocardiopatía hipertrófica
Fármacos como los betabloqueantes y/o los antagonistas de los canales del calcio
A veces un procedimiento para mejorar el flujo sanguíneo
A veces, un desfibrilador cardioversor implantable
Cuando es posible se trata la enfermedad que provoca la miocardiopatía hipertrófica.
El tratamiento de la miocardiopatía hipertrófica tiene como objetivo primordial reducir la resistencia que opone el corazón al llenado de sangre entre latidos.
Fármacos para la miocardiopatía hipertrófica
Los betabloqueantes y el antagonista de los canales del calcio verapamilo, tomados de forma separada o conjunta, son el tratamiento principal. Ambos reducen la fuerza de la contracción del músculo cardíaco. Como consecuencia, el corazón puede llenarse mejor y, si el músculo hipertrofiado estaba bloqueando el flujo sanguíneo, ahora la sangre puede salir del corazón con más facilidad. Además, los betabloqueantes y el Los betabloqueantes y el antagonista de los canales del calcio verapamilo, tomados de forma separada o conjunta, son el tratamiento principal. Ambos reducen la fuerza de la contracción del músculo cardíaco. Como consecuencia, el corazón puede llenarse mejor y, si el músculo hipertrofiado estaba bloqueando el flujo sanguíneo, ahora la sangre puede salir del corazón con más facilidad. Además, los betabloqueantes y elverapamilo disminuyen la frecuencia cardíaca, con lo cual el corazón tiene más tiempo para llenarse. Algunas veces se utiliza también la disopiramida, un fármaco que disminuye la fuerza de las contracciones cardíacas.disminuyen la frecuencia cardíaca, con lo cual el corazón tiene más tiempo para llenarse. Algunas veces se utiliza también la disopiramida, un fármaco que disminuye la fuerza de las contracciones cardíacas.
En ocasiones se emplea amiodarona para el tratamiento de los ritmos cardíacos anómalos (arritmias).En ocasiones se emplea amiodarona para el tratamiento de los ritmos cardíacos anómalos (arritmias).
Mavacamten disminuye la contracción del corazón y parece aliviar los síntomas y aumentar la tolerancia al ejercicio.Mavacamten disminuye la contracción del corazón y parece aliviar los síntomas y aumentar la tolerancia al ejercicio.
Miectomía
La cirugía para extirpar una parte del músculo cardíaco engrosado (miomectomía) puede mejorar el flujo de sangre que sale del corazón, pero solo se realiza cuando los síntomas son incapacitantes a pesar del tratamiento farmacológico. La miectomía puede aliviar los síntomas, pero no reduce el riesgo de muerte. Cuando la miectomía se realiza en un hospital que cuenta con amplia experiencia en este procedimiento, los resultados a largo plazo son excelentes.
Ablación con alcohol
La ablación con alcohol (destrucción controlada de una pequeña zona del músculo cardíaco mediante la inyección de alcohol en su interior) se usa en algunas personas para mejorar el flujo sanguíneo que sale del corazón, ya que puede llevarse a cabo durante un cateterismo cardíaco. Aunque el cateterismo cardíaco es un procedimiento invasivo en el que se enhebra un catéter en el corazón, presenta menos riesgos para las personas con alto riesgo de complicaciones si se someten a una cirugía cardíaca.
Desfibrilador cardioversor implantable
Las personas que presentan un engrosamiento grave de los músculos cardíacos, especialmente el engrosamiento de la pared que separa las cavidades cardíacas (tabique cardíaco), corren un riesgo elevado de desarrollar ritmos cardíacos anormales (arritmias) que causan muerte súbita. Los médicos pueden recomendar un desfibrilador cardioversor implantable para estas personas.
Pronóstico de la miocardiopatía hipertrófica
Cada año muere cerca del 1% de los adultos con miocardiopatía hipertrófica. Los niños con miocardiopatía hipertrófica tienen más probabilidades de morir que los adultos.
Otros factores que sugieren un mayor riesgo de muerte son los siguientes:
Antecedentes familiares de muerte súbita, en particular muerte súbita prematura
Desmayo inexplicable
Presencia de ritmos cardíacos rápidos y ciertos ritmos cardíacos anormales
Paro cardíaco
Engrosamiento importante del músculo cardíaco
Incapacidad grave del corazón para bombear suficiente sangre
Aspecto característico de la resonancia magnética nuclear
La muerte suele ser súbita, probablemente debida a una arritmia. La muerte por insuficiencia cardíaca crónica es menos frecuente.
Las personas que saben que han heredado este trastorno deben obtener consejo genético si planean tener descendencia, ya que tienen un 50% de posibilidades de transmitir la enfermedad a sus hijos. Los familiares de primer grado (hermanos o hijos) de las personas que sufren este trastorno hereditario deben someterse a evaluaciones cardíacas (ya sea con pruebas genéticas y/o ecocardiografía de rutina).
Más información
El siguiente recurso en inglés puede ser útil. Tenga en cuenta que el Manual no se hace responsable del contenido de este recurso.
American Heart Association: Hypertrophic cardiomyopathy: proporciona información completa sobre los síntomas, el diagnóstico y el tratamiento de la miocardiopatía hipertrófica