- Présentation des maladies de la rétine
- Dégénérescence maculaire liée à l’âge (DMLA)
- Occlusion des artères centrales de la rétine et des branches des artères rétiniennes
- Occlusion des veines centrales de la rétine et des branches veineuses rétiniennes
- Cancers de la rétine
- Décollement de la rétine
- Rétinopathie diabétique
- Membrane épirétinienne
- Rétinopathie hypertensive
- Rétinite pigmentaire
La dégénérescence maculaire liée à l’âge (DMLA) entraîne une altération progressive de la macula (zone centrale de la vision, la plus importante de la rétine) entraînant une perte progressive de la vision.
Ressources liées au sujet
La vision centrale se voile et perd de sa netteté. Les lignes droites peuvent apparaître ondulées.
Les changements de l’œil qui caractérisent la dégénération maculaire peuvent souvent être identifiés par un médecin à l’aide d’instruments spécialisés durant l’examen.
Des compléments alimentaires peuvent aider à ralentir la progression de la maladie.
Les injections oculaires et les traitements au laser peuvent s’avérer nécessaires pour certaines personnes.
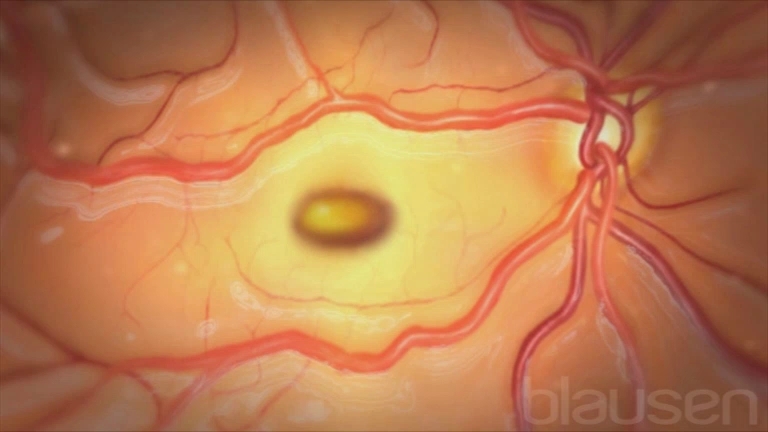
La rétine est la membrane transparente sensible à la lumière qui se trouve au fond de l’œil. La région centrale de la rétine, appelée macula, contient essentiellement des photorécepteurs. Ces cellules produisent des images extrêmement nettes et sont responsables de la vision centrale et de la perception des couleurs. (Voir aussi Présentation des maladies de la rétine.)
La dégénérescence maculaire liée à l’âge (DMLA) est la première cause de perte de vision irréversible chez les adultes âgés. L’incidence de cette maladie est similaire chez les hommes et les femmes. Elle est plus fréquente chez les personnes d’origine ethnique blanche.
Causes de la DMLA
Les facteurs de risque de dégénérescence maculaire liée à l’âge sont les suivants :
Âge
Antécédents familiaux
Tabagisme
Certaines anomalies génétiques
Maladie cardiovasculaire (telle que l’athérosclérose)
Exposition au soleil
Un régime pauvre en acides gras oméga 3 (par exemple, dans certains poissons) et pauvre en légumes à feuilles vert foncé
Types
Il existe deux types de DMLA :
Sèche (parfois appelée atrophique ou non exsudative)
Humide (parfois appelée néovasculaire ou exsudative)
Toutes les DMLA se présentent en premier lieu sous la forme atrophique. Chez certaines personnes (environ 15 %), la forme exsudative de la DMLA se développe ensuite. Environ 85 % des personnes atteintes de DMLA présentent uniquement la forme atrophique. Bien que la forme exsudative touche relativement peu de personnes, elle est responsable de 80 à 90 % des pertes de vision sévères causées par la DMLA.
La forme atrophique de la DMLA entraîne un amincissement des tissus de la macula à mesure que les cellules disparaissent (atrophie). Les déchets des bâtonnets et des cônes forment des dépôts dans la rétine (structure transparente et sensible à la lumière située à l’arrière de l’œil) appelés druses (taches jaunes). Les deux yeux peuvent être touchés simultanément par la forme sèche. Elle ne présente aucun signe de cicatrisation, d’hémorragie ou d’autre fuite de liquide dans la macula.
La forme exsudative de la DMLA se développe lorsqu’une croissance anormale de vaisseaux sanguins apparaît à partir de la choroïde (couche de vaisseaux sanguins qui se situe entre la rétine et la couche externe blanche appelée sclère) sous la macula et qu’il y a une fuite de sang et de liquide (d’où le terme « humide »). Au stade ultime, un amas de tissu cicatriciel se forme sous la macula. Au début, la forme humide touche un seul œil, mais finalement les deux sont atteints.
Symptômes de la DMLA
DMLA atrophique
Dans la forme atrophique de la DMLA, la perte de la vision centrale survient lentement et sans douleur au fil des années. Les personnes affectées peuvent ne pas présenter de symptômes ou en présenter peu mais, lorsque c’est le cas, les symptômes affectent souvent les deux yeux. Les objets peuvent paraître pâles, les détails peuvent perdre en netteté et la lecture peut devenir plus difficile. À mesure que la maladie progresse, des taches aveugles de la vision centrale (scotomes) sont courantes et peuvent parfois affecter gravement la vision. La plupart des personnes conservent suffisamment de facultés visuelles pour lire et conduire.
DMLA exsudative
Dans la forme exsudative de la DMLA, la perte de la vision tend à progresser rapidement, habituellement en quelques jours ou quelques semaines, et peut être encore plus rapide si l’un des vaisseaux sanguins anormaux se rompt et provoque une hémorragie. Le premier symptôme peut être une région floue, ondulée ou distordue de la vision centrale. La vision périphérique n’est habituellement pas affectée. La forme exsudative de la DMLA affecte généralement un seul œil. Souvent, elle entraîne des difficultés à lire ou à regarder la télévision.
La DMLA peut sévèrement endommager la vision et peut entraîner la cécité au sens de la loi dans l’œil affecté.
Diagnostic de la DMLA
Examen clinique de l’œil
Parfois, photographie couleur, angiographie à fluorescéine, et/ou tomographie à cohérence optique
Les médecins peuvent habituellement diagnostiquer la dégénérescence maculaire liée à l’âge (DMLA) en examinant l’œil à l’aide d’un ophtalmoscope (en diffusant une lumière à travers une loupe et vers le fond de l’œil). Les lésions de la rétine sont presque toujours visibles même avant l’apparition des symptômes. Pour confirmer le diagnostic de forme exsudative de DMLA, les médecins peuvent prendre des photos en couleur de la rétine ou réaliser une angiographie à la fluorescéine. La tomographie à cohérence optique (examen d’imagerie) peut souvent aider à poser le diagnostic de forme exsudative de DMLA et évaluer la réaction du patient au traitement.
Traitement de la DMLA
Compléments alimentaires
Médicaments et interventions au laser
Aides et conseils pour les malvoyants
Pour l’instant, il n’existe aucun traitement qui puisse réparer les lésions causées par la forme atrophique de la DMLA. Aucun traitement n’est actuellement recommandé dans la forme bénigne. L’arrêt du tabagisme peut aider à diminuer le risque de développer une dégénérescence maculaire liée à l’âge (DMLA).
Compléments alimentaires
La prise de compléments alimentaires est recommandée chez les personnes atteintes de DMLA au stade intermédiaire ou avancé dans un seul œil. Les personnes peuvent réduire le risque de DMLA au stade avancé en prenant les compléments suivants :
Zinc
Cuivre
Vitamine C
Vitamine E
Association de lutéine et de zéaxanthine (pour les fumeurs ou anciens fumeurs)
Bêta-carotène ou vitamine A (pour les personnes qui ne fument pas et n’ont pas fumé)
Les personnes qui ont utilisé des produits à base de tabac dans les 7 années précédentes ne doivent pas prendre de bêta-carotène ni de vitamine A, car ces compléments augmentent le risque de développer un cancer des poumons. L’association lutéine plus zéaxanthine peut être utilisée à la place. Les hommes qui prennent ces compléments ont plus de risque de développer des troubles des voies urinaires ou de la prostate, et les femmes qui prennent ces compléments sont plus à risque de développer une incontinence d’effort. Le bêta-carotène peut jaunir la peau.
Contrôler les facteurs de risque de l’athérosclérose (comme l’hypertension) et manger régulièrement plus d’aliments contenant des acides gras oméga 3 et des légumes à feuilles vert foncé peuvent aider à ralentir la progression de la DMLA. Cependant, prendre des compléments d’oméga 3 ne ralentit pas la progression.
Médicaments et interventions au laser
Dans la forme exsudative de la DMLA, des médicaments comme le ranibizumab, le bévacizumab, l’aflibercept ou le brolucizumab peuvent être injectés dans l’œil (par voie intravitréenne) pour arrêter les écoulements des nouveaux vaisseaux sanguins. Ces médicaments, appelés agents anti-VEGF (facteur de croissance de l’endothélium vasculaire), agissent en réduisant le développement des nouveaux vaisseaux sanguins et l’œdème (gonflement). Des injections intravitréennes d’anti-VEGF, qui doivent être répétées tous les 1 à 3 mois, peuvent réduire le risque de perte de vision et contribuer à rétablir la vision pour la lecture chez un tiers des personnes. Des rapports préliminaires suggèrent que le brolucizumab peut présenter un risque plus élevé d’effets secondaires (par exemple, inflammation de l’œil et/ou problèmes au niveau de l’Dans la forme exsudative de la DMLA, des médicaments comme le ranibizumab, le bévacizumab, l’aflibercept ou le brolucizumab peuvent être injectés dans l’œil (par voie intravitréenne) pour arrêter les écoulements des nouveaux vaisseaux sanguins. Ces médicaments, appelés agents anti-VEGF (facteur de croissance de l’endothélium vasculaire), agissent en réduisant le développement des nouveaux vaisseaux sanguins et l’œdème (gonflement). Des injections intravitréennes d’anti-VEGF, qui doivent être répétées tous les 1 à 3 mois, peuvent réduire le risque de perte de vision et contribuer à rétablir la vision pour la lecture chez un tiers des personnes. Des rapports préliminaires suggèrent que le brolucizumab peut présenter un risque plus élevé d’effets secondaires (par exemple, inflammation de l’œil et/ou problèmes au niveau de l’artère qui irrigue la rétine) que d’autres médicaments similaires. Les traitements peuvent ne pas nécessiter d’être répétés aussi souvent si le médicament utilisé est une dose plus élevée d’aflibercept ou de faricimab (un médicament plus récent qui fonctionne de la même manière). ) que d’autres médicaments similaires. Les traitements peuvent ne pas nécessiter d’être répétés aussi souvent si le médicament utilisé est une dose plus élevée d’aflibercept ou de faricimab (un médicament plus récent qui fonctionne de la même manière).
Récemment, le système de port implantable chirurgicalement pour l’administration continue de ranibizumab dans l’humeur vitrée (substance transparente semblable à un gel dans le globe oculaire qui lui donne sa forme ronde) a été volontairement rappelé et fait actuellement l’objet d’une nouvelle conception.Récemment, le système de port implantable chirurgicalement pour l’administration continue de ranibizumab dans l’humeur vitrée (substance transparente semblable à un gel dans le globe oculaire qui lui donne sa forme ronde) a été volontairement rappelé et fait actuellement l’objet d’une nouvelle conception.
Un autre traitement est la thérapie photodynamique. Dans ce traitement, on injecte par voie intraveineuse une substance qui sensibilise les vaisseaux sanguins de la rétine à la lumière laser et, dans un deuxième temps, on détruit les nouveaux vaisseaux sanguins anormaux à l’aide d’un faisceau laser. Si les nouveaux vaisseaux sanguins ne se situent pas directement sous la macula, un laser thermique peut être utilisé pour les détruire avant qu’ils causent davantage de dégâts.
La chirurgie est rarement employée pour la forme exsudative de la DMLA.
Adaptation à la perte de vision
Des loupes, les lunettes de lecture grossissantes, des lentilles télescopiques et des agrandisseurs électroniques avec téléviseurs peuvent aider les patients qui présentent des troubles de la vision. Les utilisateurs d’ordinateurs peuvent choisir parmi une gamme d’aides pour la basse vision (voir l’encadré Aides visuelles pour malvoyants). Par exemple, un appareil projette une image améliorée de l’ordinateur sur une partie de la rétine non endommagée. Certains types de logiciels affichent les données de l’ordinateur en gros caractères ou lisent les données à voix haute. Les livres électroniques (livrels) peuvent faciliter la lecture parce qu’ils permettent aux gens d’ajuster la taille de police et le niveau de contraste. Pour les personnes atteintes d’une perte de vision centrale permanente et sévère due à une DMLA, un télescope miniature implantable peut être utilisé.
Les personnes souffrant de perte de la vision doivent recevoir des conseils sur les types d’aides visuelles disponibles. Cela est généralement effectué par un spécialiste de la vision basse (ophtalmologiste ou optométriste spécialisé dans le traitement des personnes ayant une vision très basse).
Informations supplémentaires
Les ressources suivantes, en anglais, peuvent être utiles. Veuillez noter que LE MANUEL n’est pas responsable du contenu de ces ressources.
American Macular Degeneration Foundation (Fondation américaine pour la dégénérescence maculaire) : Dernières informations sur la dégénérescence maculaire liée à l’âge (DMLA), notamment des conseils pour une vie saine et des opportunités de soutenir la recherche sur la prévention, le traitement et la guérison de la DMLA.
National Eye Institute (Institut national américain de l’œil) : Une ressource pour en savoir plus sur la santé oculaire (en anglais et en espagnol) pour les adultes et les enfants, ainsi qu’un accès à des campagnes de sensibilisation. Il suffit de saisir le terme de recherche approprié.
Prevent Blindness, Eye Diseases & Conditions (Prévenir la cécité, les affections et les maladies de l’œil) : Une mine d’informations sur la DMLA et d’autres maladies oculaires mettant l’accent sur les options thérapeutiques (y compris les compléments alimentaires qui peuvent être utiles dans la prise en charge de la maladie) et des conseils pour vivre avec une vision faible.